- タイミング療法
-
頸管粘液検査やホルモン検査、超音波検査などで排卵日を予測しながら、最も妊娠しやすいタイミングで性交渉を行う方法です。排卵が近くなると卵胞が18~20mm前後、子宮内膜が7~8mm以上と厚くなっていきます。卵胞の計測や血液検査によるホルモン値の測定以外は自然妊娠と同じですが、排卵誘発剤を併用して行う場合もあります。精子の寿命は約72時間、卵子の寿命が約24時間ですので排卵予測日の少し前にタイミングをとるのがコツです。
ただ、タイミング療法は性交渉の回数は少ない夫婦には有効ですが、定期的に性交渉をもたれているご夫婦にはあまり有効ではありません。なぜならタイミングを外し続けるのは難しいからです。- タイミングを取るのはいつがいいのか?
https://kikuchi-lc.com/blog/2020/01/26/1128.html - タイミングの妊娠率は?
https://kikuchi-lc.com/blog/2020/01/28/1126.html
- タイミングを取るのはいつがいいのか?
不妊治療用語
各用語の文末にクリニック公式ブログのリンクがあります。詳細が気になる方は、ぜひご覧下さい。
- 排卵誘発剤
-
タイミングや人工授精、体外受精などを行うときに排卵誘発剤を使って卵胞を発育させ、排卵を促進させることを排卵誘発といいます。
当院で主に使用している排卵誘発薬剤はクロミフェン、セキソビット、レトロゾール、ゴナールエフ皮下注ペンです。必要に応じて院内でhMG・FSHやhCGの注射を加えることもあります。多胎妊娠になることを防ぐために、定期的な診察が必要であり、卵胞が3つ以上発育した場合にはその周期の治療をキャンセルする必要があります。- 卵胞が3つ育ちました。キャンセルですか?
https://kikuchi-lc.com/blog/2019/11/09/1107.html
- 卵胞が3つ育ちました。キャンセルですか?
- クロミッド
-
多嚢胞性卵巣症候群(PCOS)の方やある程度LH、FSH、エストロゲンの分泌が保たれている方の第一選択薬です。
メリット:保険適応があり、1日1回1錠 5日間の内服のため非常に楽です。
排卵率も60~90%程度と良好です。
デメリット:頸管粘液の減少や子宮内膜が薄くなる方がいます。そのため、妊娠率は排卵率が高い割に低くなります。
また強く効き過ぎてしまうことにより、過度の卵胞発育を来したり多胎を起こすことがあります。
- セキソビット
-
クロミッドと比較して効果は弱めです。クロミッドで卵胞が3つ以上発育した方や頸管粘液の減少や子宮内膜が薄くなることが起きてしまった方に有効です。
メリット:保険適応があり、内服薬である。頸管粘液の減少や子宮内膜が薄くなることが起きにくい。
デメリット:卵胞を発育させる作用が他の薬剤と比較して弱い。
1日3回内服しなければならない。
- レトロゾール(フェマーラ)
-
クロミッドとほぼ同等の効果をもち、かつ子宮粘液の減少や子宮内膜が薄くなることもありません。また、単一卵胞で育つことが多いため多胎妊娠の可能性も低くなります。
メリット:上記に加えて1日1回、4日間の内服のため非常に楽です。
デメリット:排卵誘発剤としての適応はないため、適応外使用となり全て自費になります。超音波や採血も全て自費になります。
- ゴナールエフ皮下注(r-FSH)
-
生理中より1~2日おきに注射を行い卵胞を発育させていきます。注射の投与量を細かく設定することができるため、クロミフェンやレトロゾールで卵胞が発育しなかった方にも有効です。非常に細い針のため痛みは少なく、患者様が自分で注射を行う自己注射をすることもできます。
自己注射の動画はこちら http://kenkyuukai.jp/merck-fe/gf/howto.asp
メリット:内服薬と違い細かい投与量の調整ができ、子宮粘液の減少や子宮内膜が薄くなることもありません。
デメリット:保険適応はあるものの、費用が高い。
非常に細い針ではあるものの、毎日注射をしなければならない。
- hMG/FSH-hCG療法
-
LH、FSH、エストロゲンが低い方は上記の排卵誘発剤の効果が無いため、hM/FSH-hCG療法を行います。hMGとはFSHとLHの成分が1:1の割合で混在しているものです。この方法は、hMG/FSHを注射してから卵胞を発育、成熟させてからhCGを注射し、卵胞が20mmほどの大きさになった時点で排卵させます。保険適応はありますが、自己注射の適応はないため院内で注射を行う必要があります。刺激が強いため卵巣が腫れ、OHSS(卵巣過剰刺激症候群)OHSSになりやすいというデメリットもあります。
メリット:LH、FSHが含まれているため 効果が強力
デメリット:自己注射は保険適応外のため、頻回の院内注射が必要になる。
必要な投与量の個人差が大きいため、なかなか卵胞が育たなかったり、卵胞が多く育ちすぎてしまうことがあり、キャンセルする確率が他の薬剤と比べて高い。
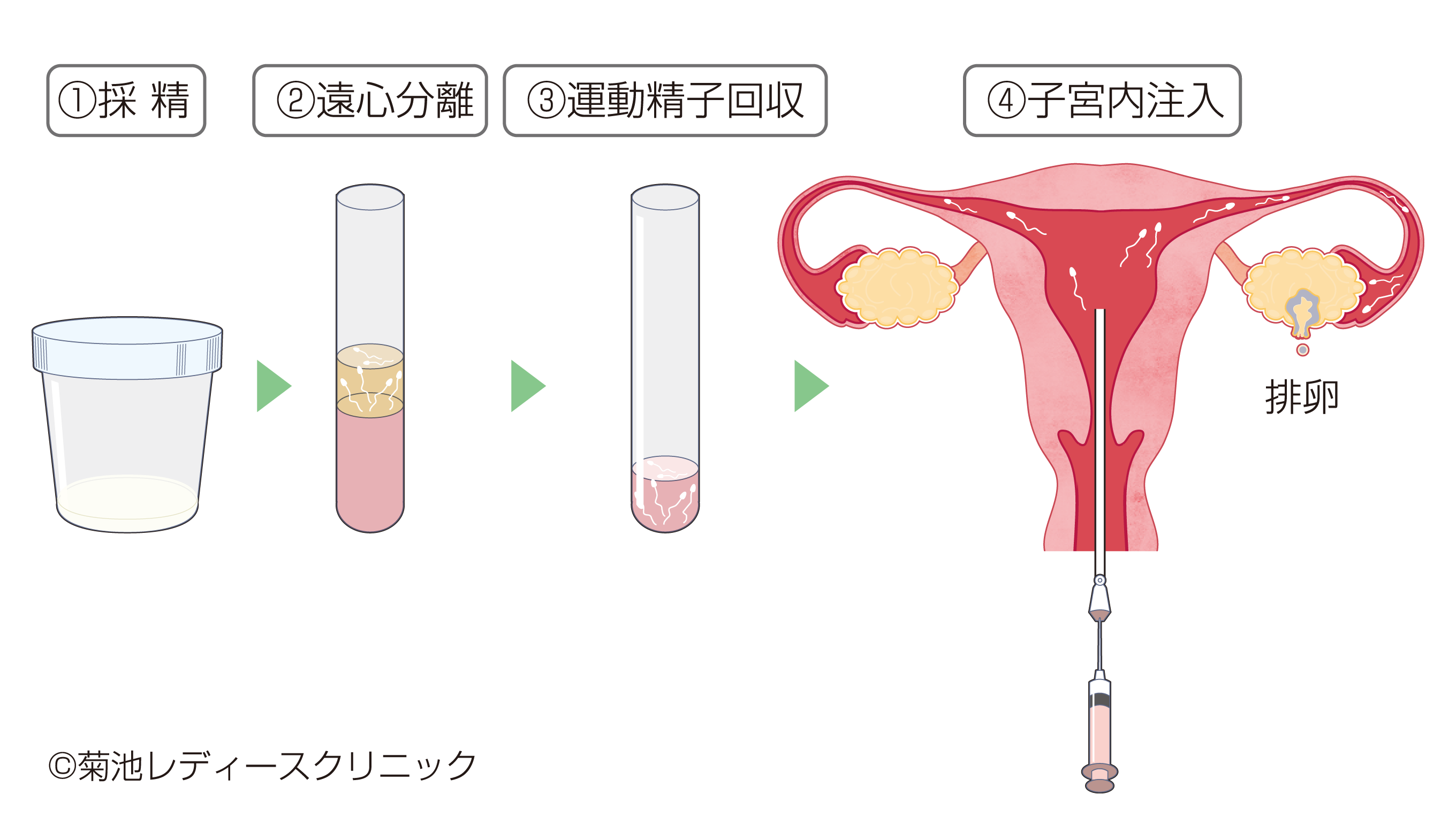
- 人工授精(IUI)
-
ネーミングよりはるかに自然に近い治療法です。下記のイラストの様に行います。

子宮内に管を入れて、精子を直接注入する方法です。精子が子宮へ入る方法が異なるだけで、タイミング法と基本的には変わりません。ただし、タイミング法よりも奥に精子を注入することができるというメリットがあります。自然に近い分妊娠率は低く、一般的に1回あたりの妊娠率は7~10%程度です。当院では人工授精の妊妊娠率向上のために①精子調整を体外受精レベルの高度な方法で行う②排卵誘発を併用する③卵管内人工授精などの取り組みを行っております。しかし、そういった取り組みを行ってもピックアップ障害や受精障害が不妊症の原因であった場合には効果が無く、人工授精で妊娠する方は4~5回でおよそ90%が妊娠するため、それ以降は体外受精へのステップアップを検討します。
- 多嚢胞性卵巣症候群(PCOS)
-
多嚢胞性卵巣症候群(Polycystic ovary syndrome :略してPCOSと呼ばれています)は生殖年齢女性の6~10%に見られ、排卵障害や月経異常を引き起こします。治療は排卵誘発剤(第一選択薬はクロミッド)を用いて排卵を起こすことです。しかし、PCOSの方の排卵誘発は難しいです。なかなか卵胞が育ちにくいのですが、卵巣の刺激が少し強くなると、逆に発育卵胞数が増えすぎて多胎妊娠や卵巣過剰刺激症候群の危険性が増えますので、慎重な排卵誘発が必要です。
- 子宮内膜ポリープ
-
子宮鏡で1cm以上のポリープを認めた場合に切除を勧めます。
悪性が疑われる場合には総合病院をご紹介させて頂きます。
子宮内膜ポリープは再発も多いため、切除後はできるだけ早い妊娠を目指していきます。
- 粘膜下子宮筋腫
-
子宮筋腫は30歳以上の女性の20~30%に認める頻度の高い疾患です。発生部位から漿膜下筋腫、筋層内筋腫、粘膜下筋腫に分けられます。過多月経や貧血などの症状が無い場合は経過観察でも構いませんが、なかなか妊娠されない方で粘膜下筋腫認めた場合には総合病院での手術を勧めます。
- 子宮奇形
-
子宮奇形(子宮の形の異常)は女性の5%程度認められます。不育症の方で多く認められ、特に中隔子宮が不育症と関係が深いです。
子宮卵管造影、子宮鏡、MRIなど診断できます。子宮奇形があっても妊娠・出産される方はおりますが、なかなか妊娠されなかったり、流産が続く場合には総合病院での手術を勧めます。
- FT(卵管鏡下卵管形成術)
-
卵管の近位部の狭窄や閉塞と診断された場合に行います。
バルーンカテーテルを子宮側から卵管に挿入し、閉塞部位を広げます。
当院ではまだ行えませんので、近隣の総合病院にご紹介させていただきます。
- 卵管留水症
-
クラミジア感染などにより、卵管の先端で閉鎖が起こり分泌液がたまっている状態です。卵管が通過していないため卵子と精子が出会えません。
胚移植をする際にも着床率が低下するといわれており、当院では胚移植前に穿刺を行い分泌液を除去した後に、胚移植を行います。
卵管の切除術やクリッピング術を行う場合もあります。
- ピックアップ障害
-
卵巣から排卵される卵子をうまく卵管の先端(卵管采)でキャッチ できないことをピックアップ障害といいます。
ピックアップ障害が疑われた場合は、体外受精が勧められます。
- 乏精子症・精子無力症
-
精液中に精子を認めるものの、数が少ない場合を乏精子症、運動率が悪い場合を精子無力症といいます。精索静脈瘤を認める場合には手術を行うことにより改善が見込めますが、原因不明であることも多く、基準値よりも大幅に下回っているときには体外受精や顕微授精も考慮して治療を進めます。
- 無精子症
-
精液の中に精子が見当たらない場合を無精子症といいます。無精子症には、精子の通り道に問題がある閉塞性無精子症と精子を作る造精機能に問題がある非閉塞性無精子症があります。非閉塞性であっても精巣内に精子が存在する可能性はあるため、TESE(精巣内精子採取術)を行い、精巣を切開して精子を探します。
- G-CSF(granulocyte colony stimulating factor:顆粒球コロニー刺激因子)の子宮内投与
-
G-CSFは免疫に関わる糖タンパク質であるサイトカインの1種で顆粒球産出の促進、好中球の機能を高める作用があります。
近年着床時期の子宮内膜にG-CSFが多く存在することがわかり、着床に大きく関わっているのではないかと注目されています。
子宮内膜が薄い場合、このG-CSFの作用が不十分である可能性が考えられます。
投与方法としては、胚移植をする前に子宮内投与を行います。
細いチューブで行うため、痛みもありません。
当院では子宮内膜が薄い方や反復着床不全の方に行っております。- 子宮内膜が薄い方へ(G-CSFについて) ~日本の報告~
https://kikuchi-lc.com/blog/2020/04/12/1150.html
- 子宮内膜が薄い方へ(G-CSFについて) ~日本の報告~
- SEET法、2段階移植法
-
受精卵(胚)は卵管の中で発育しながら、5~6日間かけて子宮に向けて移動し、胚盤胞の状態で子宮に着床します。胚は卵管の中子宮に向けて信号を送っており、子宮内膜はこの信号を受け取り、着床に向けて受け入れの準備を始めるとされています。
胚盤胞移植ではいきなり胚盤胞の状態で子宮にくるため、受け入れの準備が整わず着床ができない時もあります。
着床不全の方の原因が胚と子宮内膜の相互応答ができていないことによる可能性があります。
相互応答を助ける方法として2段階移植およびSEET法があります。
2段階移植:受精2~3日後の分割期胚をまず1個移植し、その後2~3日後に胚盤胞を1個移植します。多胎妊娠の可能性があるため、SEET法を行っても妊娠しない方が対象となります。
SEET法:胚盤胞を凍結保存する際に培養液の一部も凍結保存しておき、胚盤胞移植の前にその培養液を子宮内に注入します。- 着床不全への対策 ~SEET法、2段階移植~
https://kikuchi-lc.com/blog/2020/04/11/1152.html - SEET法とは?痛みや出血はあるのか?
https://kikuchi-lc.com/blog/2020/04/11/1151.html
- 着床不全への対策 ~SEET法、2段階移植~
- イノシトール
-
イノシトールは水溶性ビタミン様作用物質で穀物や果物に多く含まれており、糖の代謝の改善や卵子の成熟や発育を促す作用があります。
PCOSの方に投与したところ未熟卵や変性卵が減少したとする報告や。卵巣予備能が低下した方の成熟率を増加させたとする報告を認めております。