ご希望と体質に応じた適切な治療を目指します
院長である菊池 卓は刺激周期を主体としたクリニック及び自然周期を主体としたクリニックの2箇所で研修をおこなっているため、どちらの方法もおこなうことが出来ます。
刺激周期、自然周期共に良し悪しがあります。
患者様のご希望と体質に応じた適切な治療を目指します。
全ての診察、処置を院長が全責任を持っておこないます
当院では全ての診療、処置を産婦人科専門医かつ生殖医療専門医である院長が全責任を持っておこないます。診察を担当した医師毎に診察や処置のやり方が変わり、患者様を不安にさせてしまうことは当院ではありません。院長は診療時間中は常にクリニックにおります。ご相談したいことがありましたらいつでもお伝え下さい。
治療と仕事の両立のサポートを目指します
詳細につきましては診療受付時間のページをお読みください。
通院回数を少しでも減らすために自己注射の導入も積極的におこなっていきます。
当院の体外受精の成績につきましてはこちらをご参照ください。
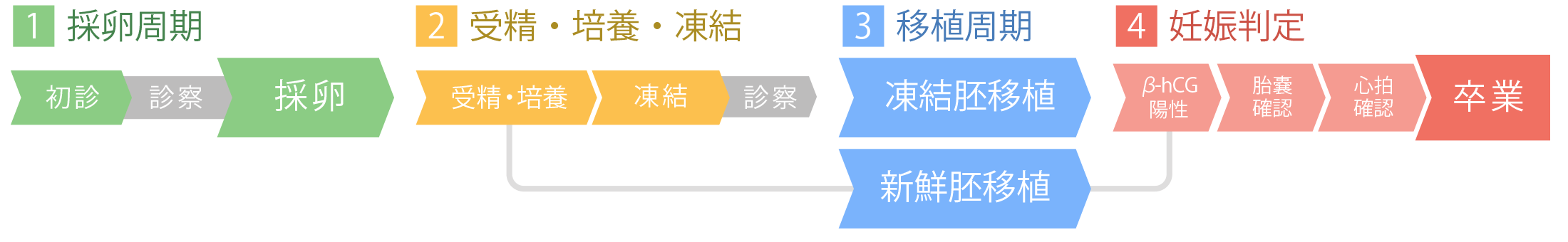
1採卵周期
卵胞期管理
体外受精はまず採卵から始まります。
過去の治療歴やAMH、月経3日目におこなう診察から下記にある卵巣刺激の中で最も良い卵巣刺激方法を提案させていただきます。
卵巣刺激方法(大まかなイメージです。)
卵巣刺激法の詳細は をタッチしてください。
をタッチしてください。
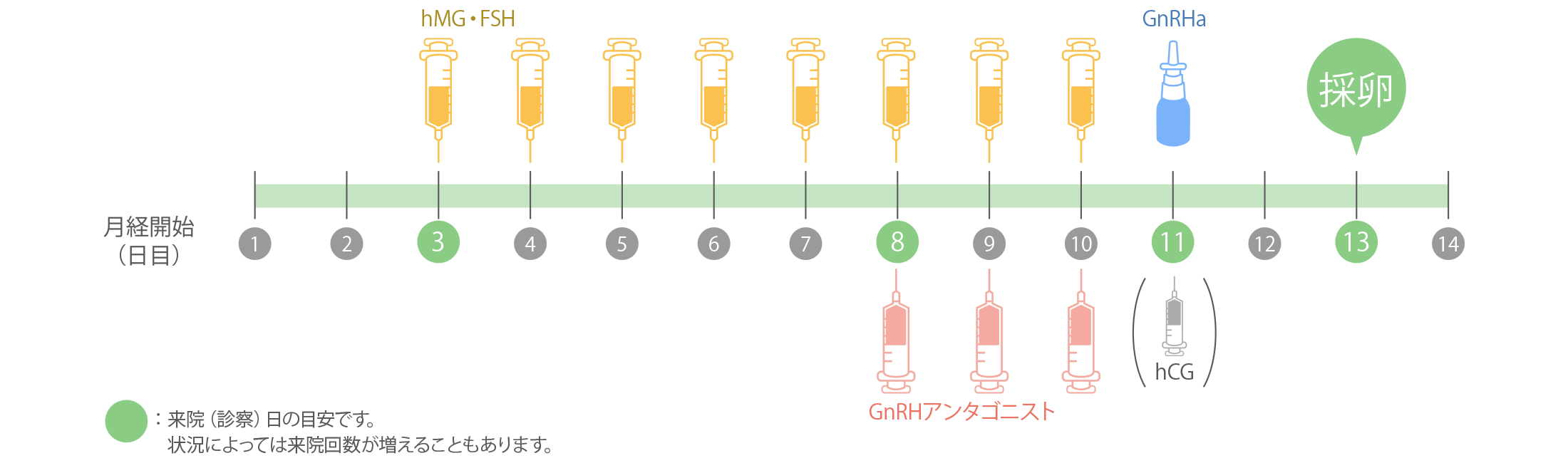
- アンタゴニスト法
-
アンタゴニスト法は卵巣予備能が良好で、確実に多くの卵子を採卵したいという方に適しています。
月経2~4日目から卵胞発育のためにhMG/FSH注射をおこないます。採卵周期の2~4日目より10回程度注射をおこないますが、成熟前に排卵するのを防ぐために、卵胞径が14mm前後に発育した時点から一時的に排卵を抑制するアンタゴニスト製剤の併用もおこなっていきます。
主なメリット(従来おこなわれていたロング法との比較です)
- hMG/FSHの投与量が少ない。
- 治療開始前の準備期間が必須でないため、治療期間も短い。
- OHSS(卵巣過剰刺激症候群)のリスクが少ない。
主なデメリット
- 排卵抑制に個人差があり、卵胞確認のために指定された日時の来院が必要。
- アンタゴニスト製剤が比較的高価。
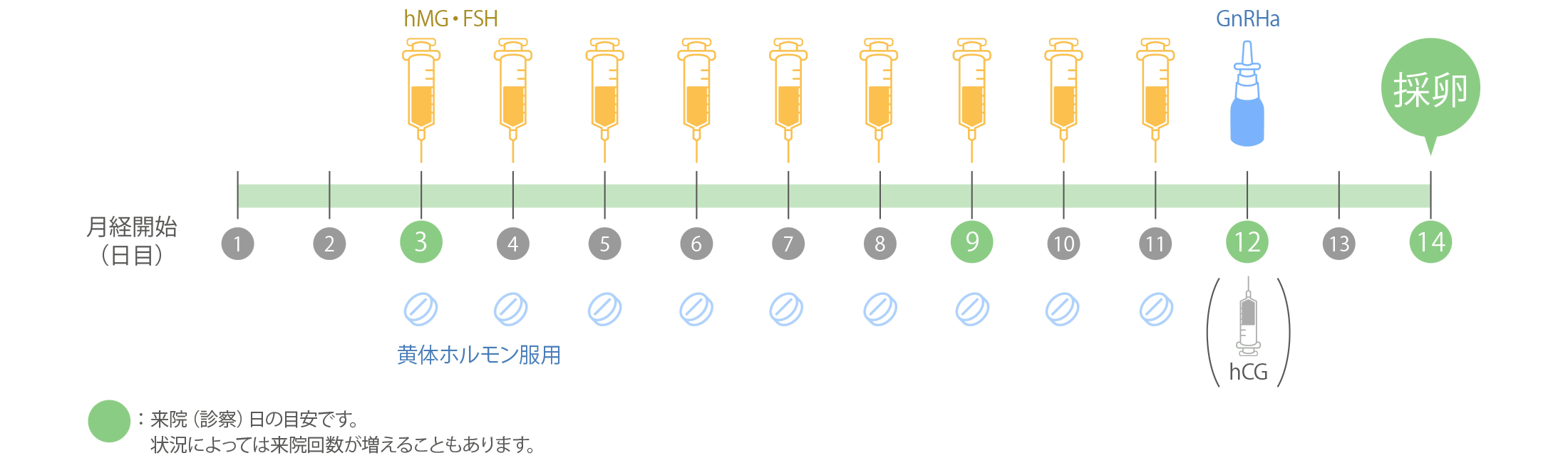
- PPOS法
-
PPOS法(Progestin Primed Ovarian Stimulation)はアンタゴニスト法と同様に卵巣予備能が良好で、確実に多くの卵子を採卵したいという方に適しています。
黄体ホルモンには排卵を抑制する効果があり、PPOS法はそれを利用したものです。
月経2~4日目から卵胞発育のためにhMG/FSH注射をおこないます。採卵周期の2~4日目より10回程度注射をおこないます。成熟前に排卵するのを防ぐために黄体ホルモンの内服もhMG/FSHの注射と併用しておこなっていきます。
主なメリット(ロング法やアンタゴニスト法との比較です)
- 治療開始前の準備期間が必須でないため、治療期間も短い。
- OHSS(卵巣過剰刺激症候群)リスクを減らすことができる。
- 通院スケジュールがアンタゴニスト法と比較して組みやすい。
主なデメリット
- 新鮮胚移植ができない
- アンタゴニスト法より1~2日刺激日数が長くなる傾向がある。
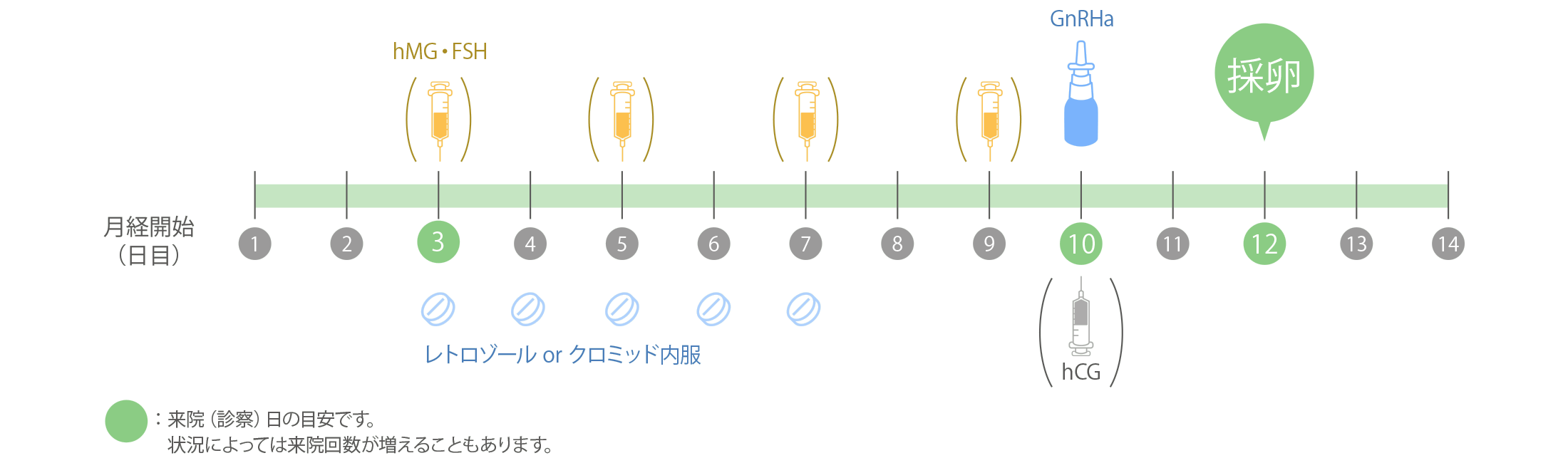
- 低刺激法
-
低刺激法は卵巣予備能が低下してきている方や薬を少なくしたい方に適しています。
月経2~4日目から卵胞発育のためにクロミッドないしレトロゾールの内服をおこないます。ご希望により2日に1回程度注射を併用することも可能です。
主なメリット(アンタゴニスト法やPPOS法との比較です)
- 注射が少ないので、体への負担が少ない。
- OHSS(卵巣過剰刺激症候群)リスクをかなり減らすことができる。
- 注射が少なく、取れる卵子の数も少ないため採卵1回あたりの費用が安い。
- 新鮮胚移植をおこないやすい。
主なデメリット
- エストロゲン併用低刺激法
-
卵巣予備能がかなり低下し、閉経になりかけている方(FSH>20mIU/mL以上やAMH<0.2ng/mL以下)におこないます。
卵巣予備能がかなり低下しても、卵巣内の原始卵胞が全て消失するわけではありません。しかし、LHやFSHが高い状態が続いていると卵巣の反応性が低下し、卵胞の発育が難しくなります。エストロゲン製剤を投与することにより、LHやFSHの値を低下させ、卵巣の反応性を回復させます。状態に応じてクロミッドやレトロゾール、ごく少量の注射を併用していきます。卵胞が発育したら採卵をおこないます。(この方法はタイミングや人工授精を希望している方におこなうこともできます。)
採卵・採精
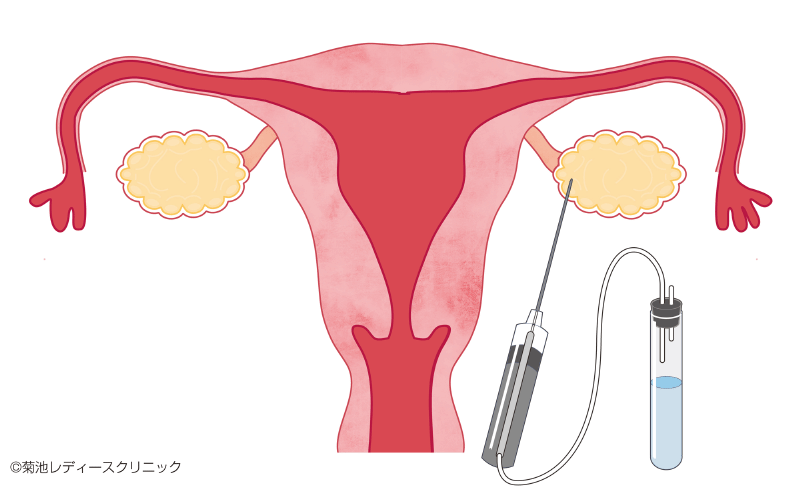
排卵直前まで発育した卵胞内の卵子を採卵針で取り出します。当院では、痛みをできるだけ少なくするために特別な採卵針を使用しております。
採卵針を使用しております。
精子は当日クリニック内の採精室で採取ないし自宅で採取していただきクリニック内に持ち込むこともできます。
当院の採卵針と吸引圧の工夫
当院では、痛みを少なくでも採卵時間は短く、変性卵を少なくするために、先端は細いけれど後半部分は太い特別な採卵針を使用し、低い吸引圧で採卵をおこなっております。針の先端部分も特殊な加工をしており、組織へのダメージを最小限に抑えるように工夫されています。
2受精・培養・凍結
受精
卵子を回収することができたら、次は精子と卵子を出会わせる受精です。
受精方法は大きく分けて2つあります。
- ふりかけ法
卵子に精子を振りかける。
- 顕微授精:ICSI
1個の精子を直接卵子に注入する。
精液の所見が良くない場合や過去に「ふりかけ法」で受精しなかった場合、凍結精子を用いる場合などでおこないます。
初めて採卵をされる方はこれらを半々でおこなうスプリット法でおこなうこともあります。
受精卵を体外で培養し、分割胚または胚盤胞まで発育させ、子宮に戻します。
- 顕微授精法(ICSI)
-
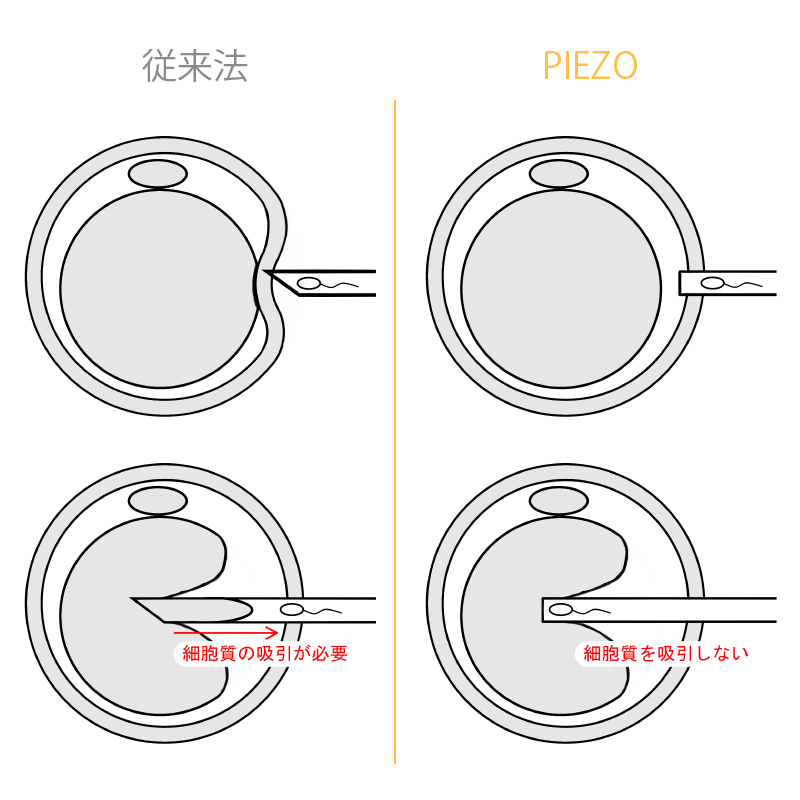
■ 卵子に優しいPiezo-ICSI。
従来のICSIの方法では先端のとがったマイクロピペット(ガラス管)を卵子に深く差し込んで透明帯を物理的に押し破り、卵細胞質膜は吸引して破るという方法で卵細胞内に精子を注入します。その際に卵子に負荷がかかるため、変性してしまうことがありました。それに対し、Piezo ICSIでは先端の丸いマイクロピペットを使用します。微細な振動(パルス)を用いて卵細胞質の形態が変化しないように透明帯と卵細胞質膜を破り、卵細胞質内に精子を注入します。このようにPiezo ICSIは物理的な圧力と吸引をかけないため卵子に与えるダメージが小さく、より卵子に優しい顕微授精であると考えられます。
当院の顕微授精は全てPiezo-ICSIでおこなっております。追加料金はありません。
- 当院の培養士達は従来の顕微授精のやり方をマスターした上でPiezo-ICSIの技術を習得しておりますので、ご希望があれば従来のICSIをおこなうこともできます。
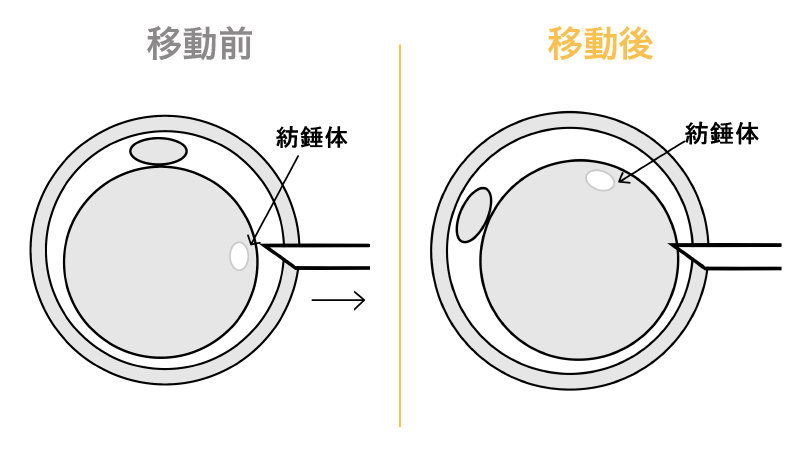
■ 紡錘体可視化装置
紡錘体とは遺伝情報である染色体を含んだ構造物です。卵子が成熟すると特別な顕微鏡を用いることにより紡錘体が観察できるようになります。紡錘体が見えてから(卵子が成熟すると)顕微授精をおこなうことにより正常授精率があがるため、当院では全ての患者様の卵子に紡錘体可視化装置が備わった顕微鏡で顕微授精をおこなっております。また、紡錘体を避けて顕微授精をおこなうことが出来るため、紡錘体の損傷を避けることができます。
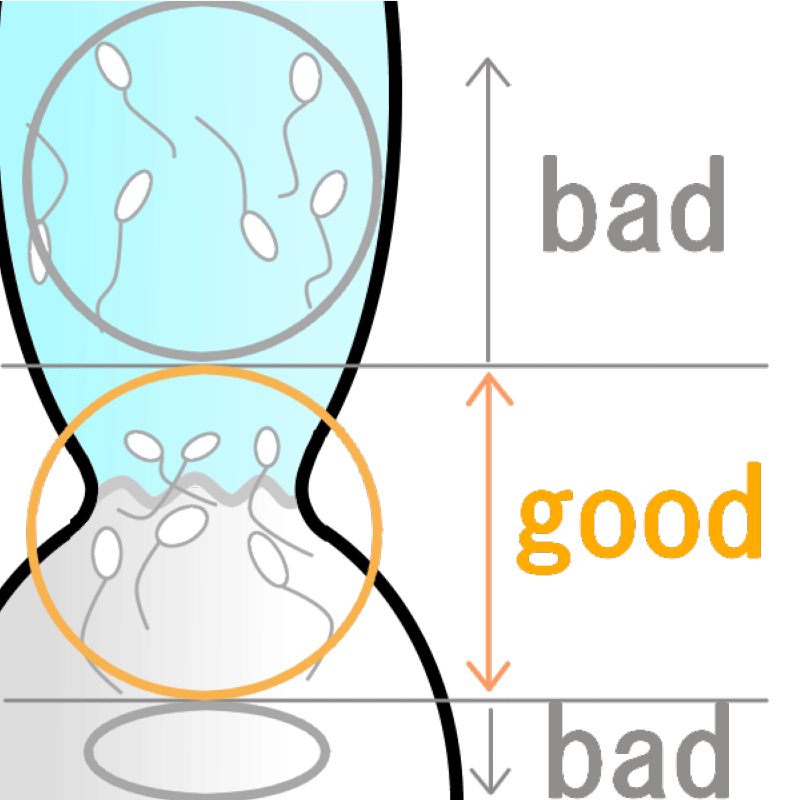
■ 良好な精子選別法 PICSI (Physiological Intracytoplasmic Sperm Injection)
ICSIをする際には通常精子の運動性や形態から注入する精子を選別します。しかし、これらの視覚的な選別方法では精子のDNA損傷の程度はわかりません。成熟度の高い精子ほどDNA損傷が低く、ヒアルロン酸に結合する特性があることから、その特性を利用して精子を選別してICSIをおこなう方法がPICSIです。
タイムラプスインキュベーター
タイムラプスインキュベーターは、写真のようにインキュベーター内が小部屋に分かれており、培養している患者様の受精卵を一定時間ごとに高拡大カメラで撮影し、その様子を外から動画のように観察できる最新型の培養器です。
この装置により受精卵をインキュベーターの外に出すことなく、成長を観察することができるようになり、受精卵へのストレスを減らすことが出来るようになりました。
当院では患者様の受精卵の観察にタイムラプスインキュベーターを使用することを推奨しております。
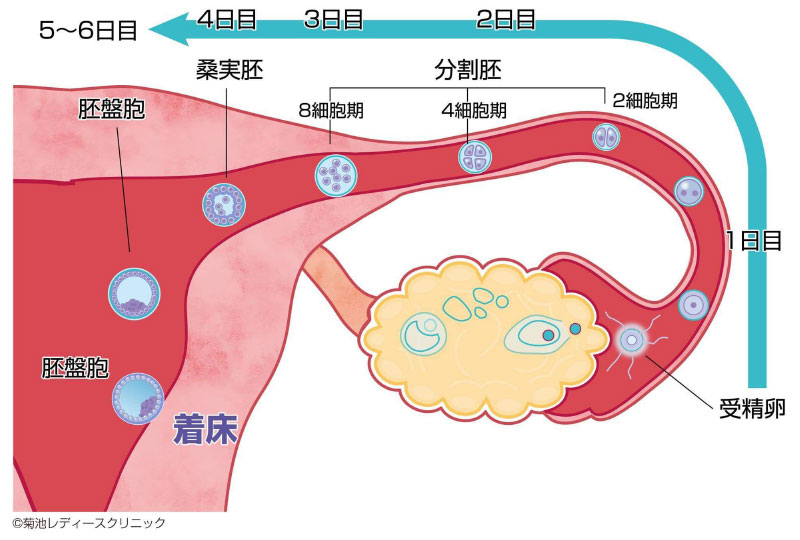
分割胚~胚盤胞培養
受精した後順調に発育しますと2日後に分割胚(4細胞)、5~7日後に胚盤胞に発育します。�胚盤胞まで発育させた方が妊娠率は高くなります。(特に卵管に異常がある方に有効です)
しかし、全ての初期胚が胚盤胞まで育つわけではありませんし、分割胚のほうが妊娠しやすい体質の方もおります。当院では分割胚(4細胞培養)と胚盤胞培養の両方をおこなっておりますので、患者様のご希望と体質に合わせた培養方法を提案することが可能です。
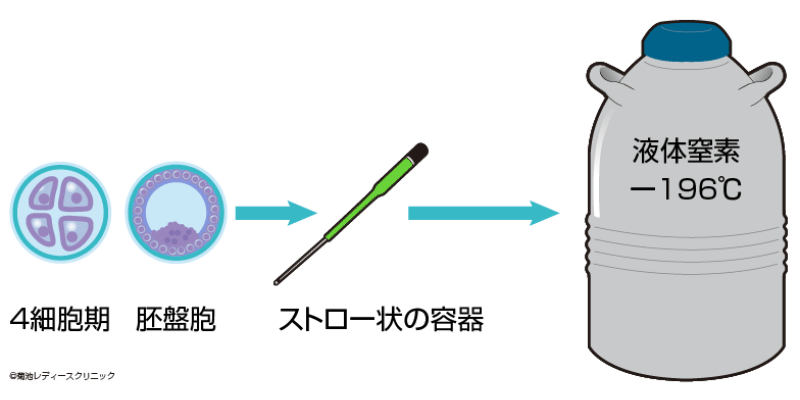
凍結
近年-196℃の液体窒素を用いて受精卵を極めて短時間で凍結させる技術が開発されました。
-196℃という超低温ではほとんどの化学変化が起こらないため、状態を変化させないまま凍結保存することができます。保存期間が長くなるほど出生時に異常が多くなることはありません。
この凍結方法を用いれば一回の採卵で得られた複数の受精卵で兄弟姉妹を誕生させることも可能です。
3移植周期
凍結融解胚移植周期
子宮内膜調整
体内で育てた胚を子宮に戻す「胚移植」をするためには子宮の環境を整える必要があります。
子宮の環境を整えることを『子宮内膜調整』と呼びます。
方法には大きく分けて2つありますが、初回の移植ではスケジュール管理のしやすいホルモン補充を勧めさせていただきます。
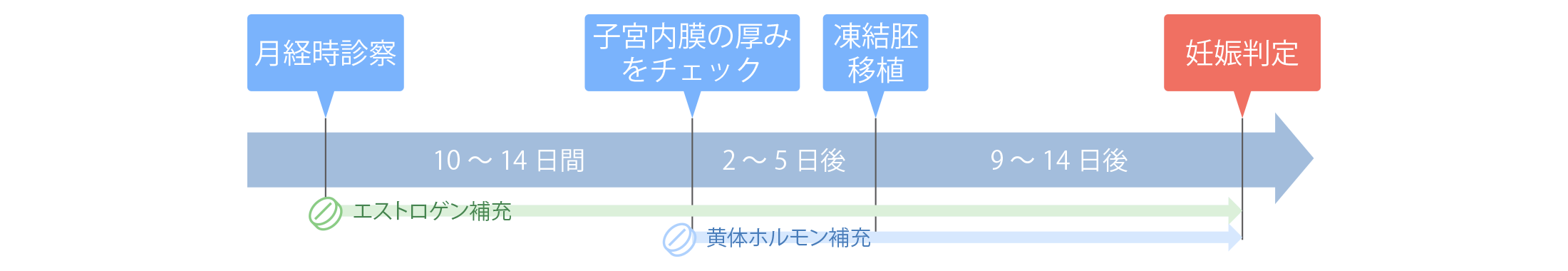
- ホルモン補充周期での子宮内膜調整
-
生理3日頃より内服薬や貼付剤の投与をおこない、人工的に移植に最適な子宮内膜の調整をおこなっていく方法です。基本的に注射はありません。
月経から妊娠判定まで通常4回の来院です。
来院予定が前後にずれることは、ほとんどありません。
子宮内膜の厚みが7mmを超えていれば黄体ホルモンの投与を開始。投与開始から分割胚なら2日後に、胚盤胞なら5日後に胚移植をおこないます。
ホルモン補充周期の主なメリット(自然排卵周期との比較です)
- 月経が不順な方や閉経に近い方でもおこなえます。
- スケジュール調整が非常に簡単(希望の曜日に診療及び移植がおこなえます)
- 移植日や診察日をあらかじめ決めることができ、ほとんどずれません。
主なデメリット
- 月経開始日から妊娠9週まで薬を使用し続けなければなりません。
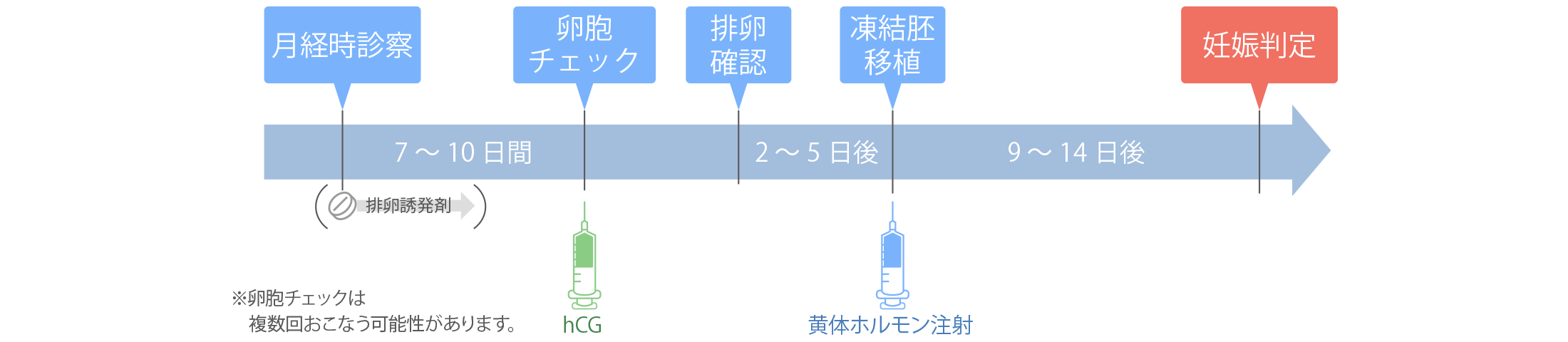
- 自然排卵周期での子宮内膜調整
-
自然の卵胞発育及び排卵のホルモンを利用して、子宮内膜の調整をおこなっていく方法です。必要に応じて少量の排卵誘発剤の投与をおこない、卵胞が発育するのを待ちます。卵胞が18~20mm程度になった頃、hCG注射を打ち、分割胚なら排卵日から2日後に、胚盤胞なら5日後に胚移植をおこないます。
胚移植の前に採卵をすることも可能です。
自然排卵周期の主なメリット(ホルモン補充周期との比較です)
- 移植までに使用する薬の量が少ない。
- 妊娠後は薬が必要ない。
- 移植前に採卵をすることもできる。
主なデメリット
- 月経が不順な方や高齢の方はおこなうことができない。
- 移植日の予定が立てづらく、変更になる可能性がある。
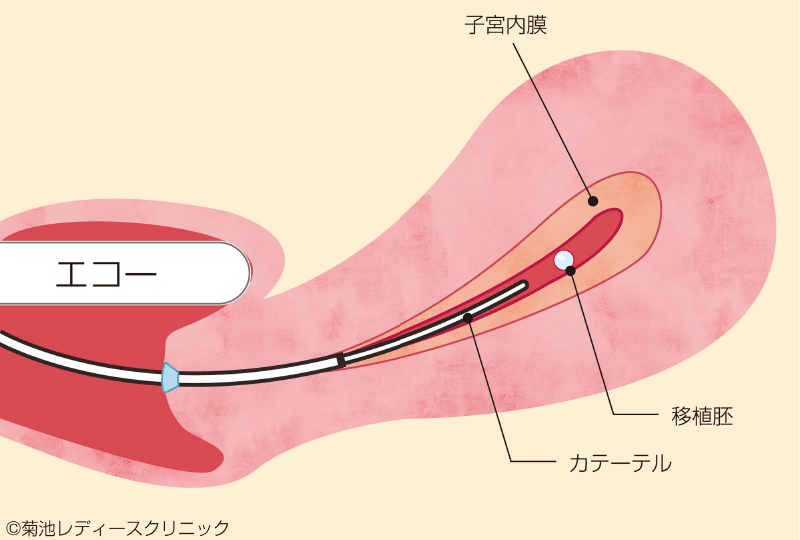
胚移植
胚移植に必要な時間は5~10分ほどです。当院の胚移植は、経腟超音波ガイド法にておこないます。
経腟超音波による鮮明な映像を常にモニターしながら、専用の細く柔らかいカテーテルを用いて、最適な位置へ確実に胚を移植します。
移植後は特に安静はいりません。すぐのご帰宅が可能です。
- 当院では胚移植室の患者様のベットの上にモニターがあります。培養士が胚をカテーテルに吸い込む場面と医師がカテーテルの胚を患者様の子宮に移植する場面をリアルタイムで見ることができます。
高濃度ヒアルロン酸含有培養液
ヒアルロン酸とは子宮内膜などに自然に存在しているムコ多糖類です。糊のようにベタベタとくっつく性質を持っており、胚と子宮内膜との接着を助けていると考えられています。
胚移植の着床率および妊娠率を上昇させる効果があるとされており、当院では適応のある全ての患者様の胚移植に高濃度ヒアルロン酸含有培養液の使用を推奨しております。
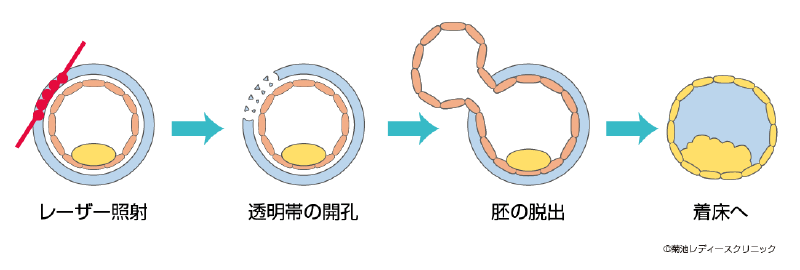
透明帯開口法(アシステッドハッチング AHAともいいます)
透明帯開口法は胚が着床しやすいように透明帯を取り除く技術です。体外で培養した胚、特に凍結融解した胚において透明帯が硬くなり、着床しにくくなる現象が報告されており透明帯開口法はそれを防ぐものです。特に高齢の方や移植を何回かしても着床されない方に有効とされています。
当院の移植胚数について
当院では原則として1回の移植で1個の胚を移植する単一胚移植をおこなっております。
多胎妊娠は母体の妊娠中・分娩時のリスクを増やし、児には早産や低出生体重で出生するリスクを増やしてしまいます。当院は母児共に元気であってこその不妊治療と考えておりますので、リスクが上がる複数個の胚移植は原則としておこないません。
- 反復着床不全があり多胎妊娠のリスクが低い方には、2個胚移植、2段階胚移植などを個別にご相談していきます。
4妊娠判定
胚移植後は1~2週間ごとに来院し、子宮に戻された胚が無事に着床、発育しているかを確認します。黄体ホルモンを投与した日もしくは排卵予測日を2週0日とし、2週間後の4週0日頃に来院してホルモン採血をおこないます。着床していれば、βhCGの値が陽性となります。
その後、妊娠5週前後に超音波検査(エコー)で胎嚢の確認をおこない、妊娠7週に超音波検査で元気な赤ちゃんの姿が確認できれば、当院での治療は卒業です。母子手帳発行の手続きをご説明し、産院への妊娠経過証明書をお渡しします。